জন্মগতভাবে অনেক শিশুর হৃদযন্ত্রে ছিদ্র থাকে। সাধারণত গর্ভকালীন কোনো অস্বাভাবিকতা সৃষ্টি হলে জন্মের আগেই কিছু শিশুর হৃদযন্ত্রে ত্রুটি দেখা দেয়। এর মধ্যে কোনো কোনো শিশুর হৃদযন্ত্রে ছিদ্রও দেখা দিতে পারে। জন্মগত হৃদরোগ নিয়ে যখন শিশুটি বড় হয়, তখন সে রোগটিকে বলা হয় অ্যাডাল্ট কনজিনেটাল হার্ট ডিজিজ বা বড়দের জন্মগত হৃদরোগ।
শিশুর জন্মগত হৃদরোগের কারণ: বেশকিছু কারণে শিশু জন্মগতভাবেই হৃদরোগে আক্রান্ত হয়। এ সমস্যা বিভিন্ন কারণে প্রভাবিত হতে পারে। এর মধ্যে অন্যতম হলো মায়ের গর্ভকালীন ডায়াবেটিস বা ডায়াবেটিসের রোগী গর্ভধারণ করলে। এছাড়া মা যদি গর্ভাবস্থায়, বিশেষ করে প্রথম তিন মাসের মধ্যে ক্ষতিকর ওষুধ সেবন করেন তাহলেও শিশু জন্মগত হৃদরোগে আক্রান্ত হতে পারে। আবার একটি সন্তান হৃদরোগ নিয়ে জন্মগ্রহণ করলে পরের সন্তানদের মধ্যে এ রোগের ঝুঁকি দেখা দিতে পারে। আইভিএফ পদ্ধতির মাধ্যমে গর্ভধারণ করা হলেও সে শিশুর জন্মগত হৃদরোগের ঝুঁকি থাকে। আরো কিছু জিনগত বিষয়, ডাউন সিনড্রোমসহ কিছু সিন্ড্রেমিক রোগের কারণেও শিশু জন্মগত হৃদরোগ নিয়ে ভূমিষ্ঠ হতে পারে।
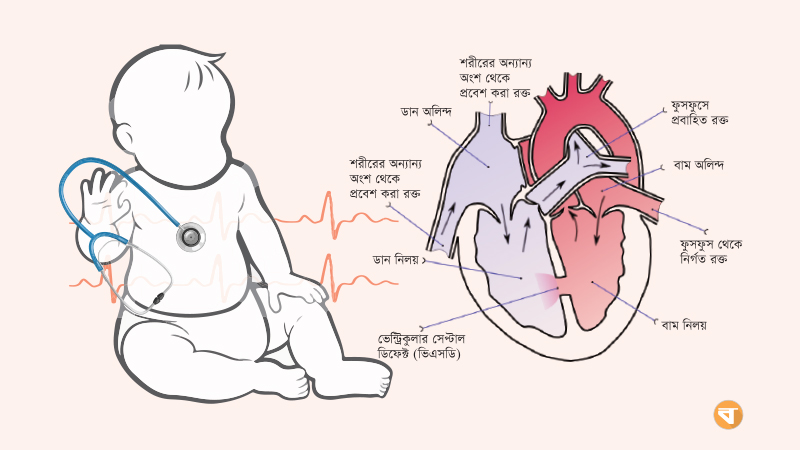
জন্মগত হৃদরোগের ধরন: জন্মগত হৃদরোগের ধরন বুঝতে হলে প্রথমেই জানতে হবে যে মানুষের হৃদযন্ত্র কীভাবে তৈরি হয়। হৃদযন্ত্র তৈরির প্রক্রিয়া কিছুটা জটিল। হৃদযন্ত্র তৈরি হওয়ার সময় শুরুতেই এটি একটি টিউবের মতো আকৃতি ধারণ করে। ক্রমে এ টিউবটির মাঝ বরাবর একটি পর্দা তৈরি হতে থাকে, যাকে বলা হয় সেপ্টাম। এ সেপ্টামটি হার্ট টিউবকে বাম ও ডান দুটি অংশে বিভক্ত করে। একই সঙ্গে ডান ও বাম পাশের হার্টের মাঝ বরাবর একটি করে ভালভ তৈরি হয়। ভালভ দুটির ওপরের অংশকে বলা হয় অ্যাট্রিয়াম বা অলিন্দ আর নিচের দুটির চেম্বারকে বলা হয় ভেন্টরিক্যাল অথবা নিলয়।
কার্বন ডাই-অক্সাইড বহনকারী রক্ত ডান পাশের অলিন্দ হয়ে নিলয়ে প্রবেশ করে। এরপর নিলয় থেকে ভালভ নিয়ন্ত্রিত একটি রক্তনালি দুই ভাগ হয়ে ডান ও বাম ফুসফুসে প্রবেশ করে। এ কার্বন ডাই-অক্সাইড ফুসফুস থেকে একটি বিশেষ প্রক্রিয়ায় প্রশ্বাসের মাধ্যমে শরীর থেকে বের হয়ে যায়। একই সঙ্গে নিঃশ্বাসের সঙ্গে বাতাস থেকে বহন করা অক্সিজেন আরো একটি বিশেষ প্রক্রিয়ার মাধ্যমে ফুসফুস থেকে অক্সিজেনবাহিত রক্ত বাম পাশের অলিন্দ হয়ে নিলয়ে প্রবেশ করে। এরপর ভালভ নিয়ন্ত্রিত হয়ে একটি রক্তনালি বিভিন্ন শাখায় ভাগ হয়ে পুরো শরীরে ছড়িয়ে দেয়। এখানে উল্লেখযোগ্য বিষয় হলো, সুস্থ হৃদযন্ত্রে কখনই বাম পাশের রক্ত ডান পাশে কিংবা ডান পাশের রক্ত বাম পাশে মিশতে পারে না।
কিন্তু যদি হার্ট টিউবের সেপ্টামটি অলিন্দ ও নিলয়ের মাঝামাঝি ঠিকমতো তৈরি না হয় তাহলে ডান ও বাম পাশের অলিন্দ কিংবা নিলয়ের কার্বন ডাই-অক্সাইড অথবা অক্সিজেন বহনকারী রক্ত মিশে যায়। বয়স বাড়ার সঙ্গে সঙ্গে রোগের নানা ধরনের লক্ষণ প্রকাশ পেতে থাকে। একইভাবে হৃদযন্ত্রের ভালভগুলো যদি কোনো কারণে সঠিকভাবে তৈরি না হয়, তাহলেও যথাযথ নিয়মে কার্বন ডাই-অক্সাইড ফুসফুস থেকে বের হতে বা অক্সিজেন রক্তে প্রবেশ করতে পারে না। এসব ক্ষেত্রে নবজাতক ভূমিষ্ঠ হওয়ার পর পরই নানা ধরনের সমস্যা দেখা দেয়, যা বয়স বাড়ার সঙ্গে সঙ্গে বাড়তে থাকে। যদি ডান পাশের কার্বন ডাই-অক্সাইড বহনকারী রক্ত বামপাশের অক্সিজেন বহনকারী রক্তের সঙ্গে মেশে, তাহলে শিশুটির শরীর নীলাভ রঙ ধারণ করতে পারে। বয়স বাড়ার সঙ্গে সঙ্গে লক্ষণগুলো প্রকট হতে থাকে। তবে যদি বাম পাশের অক্সিজেন বহনকারী রক্ত ডানপাশে যায় তাহলে শরীর নীলবর্ণ ধারণ না করলেও অন্যান্য সমস্যা দেখা দেয়।
শিশুর জন্মগত হৃদরোগের বেশকিছু ধরন রয়েছে। এগুলো হলো অনীলাভ জন্মগত হৃদরোগ এবং নীলাভ জন্মগত হৃদরোগ। অনীলাভ হৃদরোগের মধ্যে রয়েছে এএসডি, ভিএসডি, পিডিএ, এভি ক্যানেল ডিফেক্ট, পালমোনারি ভালভ স্টেনোসিস, এয়ারটিক ভালভ স্টেনোসিস। নীলাভ জন্মগত হৃদরোগের মধ্যে রয়েছে টেট্রোলজি অব ফ্যালট, ট্রান্সপজিশন অব দ্য গ্রেট আর্টারিস, ট্রাই কস্পিড ভালব এট্রিশিয়া, মাইট্রাল ভালব এট্রেসিয়া, ট্রাঙ্কাস আরটারিওসাস, পালমোনারি ভালব এট্রেশিয়া, এয়ারটিক ভালভ এট্রেশিয়া, ডিওআরভি, সিঙ্গেল ভেন্ট্রিকেল কমন এট্রিয়াম, লেফট ভেনিট্টকুলার হাইপোপ্লাস্টিক সিনড্রোম ইত্যাদি।
জন্মগত হৃদরোগের লক্ষণ: কোনো শিশুর জন্মগত হৃদরোগের সমস্যা হলে তা বিভিন্নভাবে প্রকাশ পায়। যেমন- জন্মের পর থেকেই ঘন ঘন শ্বাস নেয়া, মায়ের বুকের দুধ টেনে খেতে অসুবিধা ও দুধ খেতে গেলে অল্পতেই হাঁপিয়ে যাওয়া, শিশু কাঁদলে ঠোঁটসহ হাত-পায়ের আঙুল নীল হয়ে যাওয়া, ওজন ও শারীরিক বৃদ্ধি ঠিকমতো না হওয়া ইত্যাদি।
মায়েদের যা লক্ষ্য রাখতে হবে: একটি শিশু জন্মের পর কিছু বিষয়ে মায়েদের লক্ষ্য রাখতে হবে। এগুলো হলো শিশুটি জন্মের পর পরই বেশি ঘন ঘন শ্বাস নিচ্ছে কিনা কিংবা শ্বাসকষ্ট হচ্ছে কিনা; কান্নাকাটি করার সময় তার ঠোঁটে বা চামড়ায় নীলাভ বর্ণ দেখা যাচ্ছে কিনা; শিশুটির নাড়ির গতি বা পালস রেট অস্বাভাবিক মাত্রায় কম বা বেশি হচ্ছে কিনা। শিশুর পালস রেটে কোনো অস্বাভাবিকতা দেখা দিচ্ছে কিনা।
এছাড়া শিশু যদি অল্প অল্প দুধ পান করে ক্লান্ত হয়ে ছেড়ে দেয়, কিছু সময় পর আবার দুধ পান করতে যায়, দুধ পানের সময় তার শ্বাসকষ্ট হলে বা অস্বাভাবিকভাবে ঘামলে, অন্য শিশুদের মতো সময় অনুযায়ী ওজন না বাড়লে, জন্মের পর থেকে ঠাণ্ডা-কাশি লেগে থাকলে, বারবার চিকিৎসকের কাছে নিতে হলে; সেই শিশুর হৃদযন্ত্রে কোনো সমস্যা আছে কিনা তা পরীক্ষা করাতে হবে।
হৃদরোগ নিয়ে বেড়ে ওঠা শিশুরা কিছুক্ষণ দৌড়ঝাঁপ করলে ক্লান্ত হয়ে যায়, শরীরের বর্ণ কালচে হয়ে যায়, শ্বাসকষ্ট শুরু হয়। এক্ষেত্রে উপুড় করে শোয়ালে বা হাঁটু গেড়ে বসানো হলে তারা আরাম পায়। কিছুটা বড় শিশুদের মধ্যে বুকে ব্যথা, বুক ধড়ফড় করা, অজ্ঞান হয়ে যাওয়ার মতো উপসর্গও দেখা দেয়। এসব লক্ষণের বিষয়ে মা ও পরিবারের সদস্যদের নজর দিতে হবে।
শিশুর হৃদযন্ত্রে জন্মগত ছিদ্র সাধারণত অন্য কোনো রোগে চিকিৎসকের কাছে গেলে ধরা পড়ে। স্বাভাবিক প্রক্রিয়ায় বিভিন্ন পরীক্ষা-নিরীক্ষা করতে গিয়ে বিষয়টি নজরে আসে। এরপর নির্দিষ্ট পরীক্ষা করাতে হয়। এর মধ্যে গুরুত্বপূর্ণ হচ্ছে কালার ডপলার ইকো-কার্ডিওগ্রাফি। এছাড়া বুকের এক্স-রে, ইসিজি, হলটার মনিটরিং, ক্যাথ স্টাডি, কার্ডিয়াক সিটি স্কান, এমআরআই পরীক্ষাও প্রয়োজনে করা লাগতে পারে।
চিকিৎসা: শুরুতে ওষুধের মাধ্যমে জন্মগত ছিদ্রের চিকিৎসা করার চেষ্টা করা হয়। এরপর ইন্টারভেনশন বা বিনা অপারেশনে রক্তনালির মাধ্যমে বিশেষ পদ্ধতিতে চিকিৎসা দেয়া হয়। এসবের কোনোটিই করা সম্ভব না হলে সবশেষ পদ্ধতি হলো অস্ত্রোপচার।
হার্টের ওপরের অংশের দুটি প্রকোষ্ঠের মাঝে একটি অস্বাভাবিক ছিদ্র থাকার নাম এএসডি। এএসডি ছোট হলে দুই-পাঁচ বছরের মধ্যে স্বয়ংক্রিয়ভাবেই তা বন্ধ হয়ে যেতে পারে। বড় এএসডি হলে অথবা নিজ থেকে বন্ধ না হলে অস্ত্রোপচার অথবা ক্যাথেটার করে ডিভাইস ক্লোজার (ইন্টারভেনশন বা বিনা অপারেশনে রক্তনালির মাধ্যমে) করা যায়। অনেক সময় পরিণত বয়সে এসে রোগটি ধরা পড়ে।
হৃদযন্ত্রের নিচের অংশের দুটি প্রকোষ্ঠের মাঝে একটি অস্বাভাবিক ছিদ্র থাকলে তাকে বলা হয় ভিএসডি। বিভিন্ন ধরনের ভিএসডি আছে, খুব জটিল প্রকৃতির না হলে এটাও দুই বছরের মধ্যেই বন্ধ হয়ে যেতে পারে। তবে অধিকাংশ ভিএসডি অপারেশনের মাধ্যমে ক্যাথেটার করে ডিভাইস ক্লোজার করে বন্ধ করতে হয়। তবে নির্দিষ্ট মাত্রার থেকে বড় ছিদ্র থাকলে তখন অবশ্যই অস্ত্রোপচার প্রয়োজন হয়।
প্রতিরোধ: জন্মগত হৃদরোগ প্রতিরোধে আমাদের কিছু করণীয় রয়েছে। এর মধ্যে একটি হলো গর্ভধারণের আগেই মায়ের রুবেলা টিকা দেয়া। গর্ভাবস্থায় ফলিক অ্যাসিডের ঘাটতি পূরণ করা। গর্ভধারণকালে রাসায়নিক পদার্থ ও তেজস্ক্রিয়তা থেকে সতর্ক থাকা। গর্ভধারণের আগেই ডায়াবেটিস, উচ্চ রক্তচাপ, খিঁচুনি জাতীয় রোগে আক্রান্ত মায়েদের চিকিৎসকের পরামর্শ নেয়া।
ডা. মোহাম্মদ সাখাওয়াত আলম: সহযোগী অধ্যাপক, শিশু হৃদরোগ বিভাগ, বঙ্গবন্ধু শেখ মুজিব মেডিকেল বিশ্ববিদ্যালয়