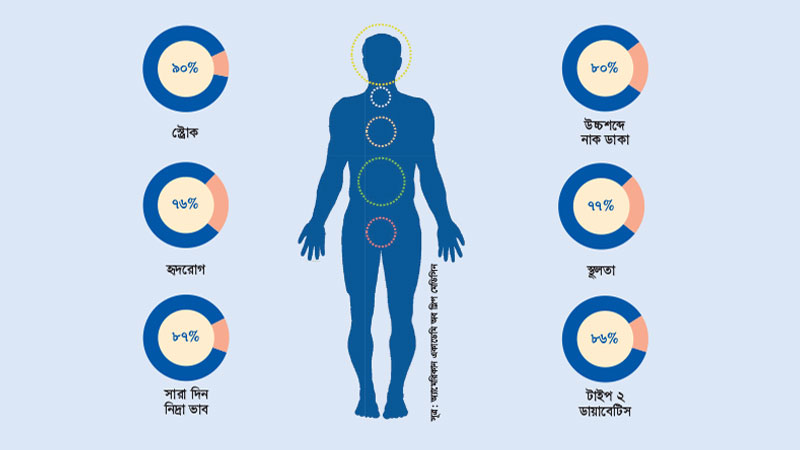
ভালো থাকার জন্য ভালো ঘুম হওয়া একান্ত প্রয়োজন। তবে অনেকেই আছে যাদের মোটেও ভালো ঘুম হয় না। যুক্তরাষ্ট্রের জাতীয় নিদ্রা ফাউন্ডেশনের এক সমীক্ষায় দেখা গেছে, সেখানে পূর্ণবয়স্কদের মধ্যে শতকরা ৬০ জনই সপ্তাহে দুই রাত বা তার বেশি সময় ঘুমজনিত সমস্যায় ভোগে। শতকরা ৪০ জনের বেশি মানুষ মাসে অন্তত দুই দিন অতি দিবানিদ্রালুতায় আক্রান্ত হয়ে দৈনন্দিন কাজে বাধাগ্রস্ত হয়। সপ্তাহে দুদিন এ ধরনের সমস্যায় পড়ে, এমন আছে শতকরা ২০ জন। যুক্তরাষ্ট্রে অন্তত ৪ লাখ মানুষ নিয়মিত ঘুমের সমস্যায় ভোগে। পূর্ণবয়স্কদের ৫ ভাগ স্লিপ অ্যাপনিয়ায় আক্রান্ত। শিশুদের ভেতর এ হার ২-৩ ভাগ। তবে যেসব শিশু নাক ডাকে, তাদের ভেতর স্লিপ অ্যাপনিয়ার রোগী আছে ১০-২০ শতাংশ।
অ্যাপনিয়া অর্থ শ্বাসহীনতা। এতে ঘুমের ব্যাঘাত ঘটে। জীবনের স্বাচ্ছন্দ্য নষ্ট হয়। নিদ্রাকালীন শ্বাসরুদ্ধতা বা স্লিপ অ্যাপনিয়া তিন রকম—১. নাক ও গলায় বাধাজনিত, ২. মস্তিষ্ক নিয়ন্ত্রিত এবং ৩. মিশ্র ধরনের প্রতিক্রিয়া। তিন প্রকারের মধ্যে বাধাজনিত অ্যাপনিয়া রোগী সবচেয়ে বেশি দেখা যায়। অ্যাপনিয়া চিকিৎসা না করা হলে রোগীর শ্বাস বারবার কিছু সময়ের জন্য বন্ধ থাকে। কখনো সারা রাতে শতবার এমন হয়। কখনো আবার ১-২ মিনিটের জন্য হতে পারে। মস্তিষ্কে কোনো কারণে অ্যাপনিয়া হলে যেসব মাংসপেশি শ্বাস নেয়ার কাজ করে তারা সংকেত পাওয়া থেকে বঞ্চিত থাকে। মিশ্র কারণে হলে একসঙ্গে দুটো প্রক্রিয়াই জড়িত থাকে। প্রতিবার অ্যাপনিয়া হলে মস্তিষ্ক অল্প সময়ের মধ্যে রোগীকে জাগিয়ে দেয়।
পর্যাপ্ত না ঘুমালে কী হয়?
ঘুম কম হলে নতুন স্মৃতি তৈরি হওয়ার প্রক্রিয়া বাধাগ্রস্ত হয় বলে জানিয়েছেন ইউনিভার্সিটি অব ক্যালিফোর্নিয়ার সাইকোলজি ও নিউরোসায়েন্সের প্রফেসর এবং ‘হোয়াই উই স্লিপ’
বইয়ের লেখক ম্যাথিউ ওয়াকার। তিনি বলেন, ঘুম কম হলে মস্তিষ্কে বিটা অ্যামাইলয়েড নামের ক্ষতিকর প্রোটিন তৈরি হয়। অ্যালঝেইমার রোগের সঙ্গে এ প্রোটিনটির সম্পর্ক রয়েছে। আমরা যখন ঘুমাই, তখন আমাদের শরীর মস্তিষ্ক থেকে বিটা অ্যামাইলয়েড ও এ রকম অন্যান্য ক্ষতিকর পদার্থ অপসারণ করে থাকে। কাজেই ঘুম কম হলে অ্যালঝেইমার রোগ সৃষ্টিকারী এ প্রোটিন ও এ রকম ক্ষতিকর পদার্থগুলো মস্তিষ্কে জমা হবে। আর যত দিন যাবে, ডিমেনশিয়া তৈরি হবে।
ম্যাথিউ ওয়াকার বলেন, শরীরের ওপর ঘুম কম হওয়ার নানা রকম প্রভাব রয়েছে। প্রথমত, এর ফলে প্রজননতন্ত্রের ওপর বিরূপ প্রভাব পড়ে। যেসব পুরুষ রাতে মাত্র ৫-৬ ঘণ্টা ঘুমায়, তাদের শরীরে টেস্টোস্টেরন হরমোনের মাত্রা কমে দাঁড়ায় তাদের চেয়ে প্রায় দশ বছর বেশি বয়সীদের সমান। অর্থাৎ প্রয়োজনের চেয়ে কম ঘুম একজনের শারীরিক বয়সকে তার প্রকৃত বয়সের চেয়ে দশ বছর বাড়িয়ে দেয়।
কম ঘুমের প্রভাব শরীরের রোগ প্রতিরোধ ব্যবস্থার ওপরও পড়ে। মাত্র এক রাত ৪-৫ ঘণ্টা ঘুমালে শরীরের ক্যান্সার প্রতিরোধী কোষগুলোর ৭০ শতাংশ মরে যায়। এভাবেই কম ঘুম তৈরি করে অন্ত্রের ক্যান্সার, প্রোস্টেট ক্যান্সার ও স্তন ক্যান্সারের মতো নানা ধরনের ক্যান্সার হওয়ার আশঙ্কা। এ আশঙ্কা এতই বেশি যে বিশ্ব স্বাস্থ্য সংস্থা যেকোনো নাইট শিফটের কাজকে ক্যান্সার সৃষ্টিকারী হিসেবে চিহ্নিত করার সিদ্ধান্ত নিয়েছে।
ঘুম কম হলে শরীরের রক্ত সঞ্চালন ব্যবস্থার ওপরও খারাপ প্রভাব পড়ে। গভীর ঘুম রক্তচাপের প্রাকৃতিক চিকিৎসক। কারণ গভীর ঘুমের সময় হার্টবিট রেট কমে আসে, রক্তচাপ নেমে যায়। তাই পর্যাপ্ত ঘুম না হলে রক্ত সঞ্চালন ব্যবস্থা এ প্রক্রিয়ার ভেতর দিয়ে যেতে পারে না। ফলে রক্তচাপ বেড়ে যায়। ঘুমের স্বল্পতা প্রাণঘাতী স্ট্রোক ও হার্ট অ্যাটাকের আশঙ্কা ২০০ গুণ বাড়িয়ে দেয়।
ঘুমের অভাবে হার্ট অ্যাটাক, হার্টের অসুখ, অনিয়মিত হার্টবিট, উচ্চ রক্তচাপ, স্ট্রোক, ডায়াবেটিসের মতো সমস্যা হতে পারে। ঘুম কম হলে কর্টিসল নামের একটা হরমোন নিঃসরণ হয়। এটা ত্বকের কোলাজেন ভেঙে ফেলে। যারা দিনে ৬ ঘণ্টার কম ঘুমায়, তাদের মুটিয়ে যাওয়ার প্রবণতা অন্যদের চেয়ে ৩০ শতাংশ বেশি থাকে। কম ঘুমানোর সঙ্গে অবসাদগ্রস্ততার গভীর সম্পর্ক রয়েছে। স্মৃতি হারিয়ে ফেলা, স্বাভাবিক জীবনের ছন্দ হারিয়ে ফেলা, ভুলে যাওয়া রোগ, ইনসোমনিয়া, হ্যালুসিনেশনসহ নানা ধরনের জটিলতা হতে পারে।
উপসর্গ: অবস্ট্রাকটিভ স্লিপে উচ্চশব্দে নাক ডাকে। নাক ডাকার ধরনটি হয় অস্বাভাবিক। থেমে থেমে নাক ডাকে। এছাড়া দিবাভাগে মাত্রাতিরিক্ত ঘুম ঘুম ভাব। স্মৃতিবিভ্রম। হতাশা, বদমেজাজ, উচ্চরক্তচাপ, হূদযন্ত্রের দুর্বলতা, মোটা হয়ে যাওয়া, মানসিক অসুস্থতা, মস্তিষ্কে রক্তক্ষরণ ও হার্টের নানা অসুখ ইত্যাদি দেখা দিতে পারে।
রোগ নির্ণয়: ঘুমের বিভিন্ন স্তর পর্যবেক্ষণ, অ্যাপনিয়া রোগ নির্ণয়, মাত্রা ও গুরুত্ব এবং সেভাবেই চিকিৎসার জন্য বিশেষ করে স্লিপ ল্যাবরেটরির ব্যবস্থা আছে।
চিকিৎসা: এ রোগের চিকিৎসার জন্য প্রথমত অতিরিক্ত ওজন কমিয়ে ফেলা দরকার; অ্যালকোহল, ধূমপান, অতিরিক্ত চা-কফি পান ও ঘুমের ওষুধ সেবন এড়িয়ে চলা; এক পাশে কাত হয়ে শোবার অভ্যাস করা দরকার। এছাড়া নাক বন্ধ থাকার সুনির্দিষ্ট চিকিৎসা নেয়া জরুরি। সিপিএপি বা কন্টিনিউয়াস পজিটিভ এয়ারওয়ে প্রেসার বা একনাগাড়ে শ্বাসতন্ত্রে বায়ুর চাপ বাড়িয়ে রাখার যান্ত্রিক ব্যবস্থা বেশ কার্যকর। এতে ঘুমের সময় একটি মাস্ক বা মুখোশ পরিয়ে দেয়া হয় এবং উচ্চ চাপের বাতাস বইয়ে দিয়ে শ্বাসতন্ত্রকে খোলা রাখা হয়। রোগের ভিন্নতা অনুযায়ী দরকার হয় বিভিন্ন আকারের মাস্ক আর বিভিন্ন মাত্রার চাপ। মাস্কের আকার ও চাপের মাত্রা নির্ধারণে চিকিৎসকের সহায়তা নেয়া প্রয়োজন। রয়েছে মুখ খুলে রাখার জন্য মুখগহ্বরে ব্যবহার্য যন্ত্র। চিকিৎসায় প্রয়োজন হতে পারে ইউপিপিপি অর্থাৎ ইউভুলোপ্যালাটো ফ্যারিঙ্গোপ্লাস্টি নামের ইএনটি অপারেশন। এতে সার্জন গলার পেছন অংশে ইউভুলা বা আলা জিহ্বা, তালু ও গলনালির কোমল টিস্যুগুলোকে অপসারণ করে শ্বাসতন্ত্রের প্রতিবন্ধকতা দূর করে থাকেন। স্লিপ অ্যাপনিয়া নির্ণয়ের জন্য ঘুমের প্রকৃতি, চোখের নড়াচড়া, মাংসপেশির তত্পরতা, হূদযন্ত্রের গতি, নিঃশ্বাসের জন্য প্রয়াস, বাতাসের গতি ও রক্তে অক্সিজেনের মাত্রা—এসব উপাদান মনিটর করা হয়। এভাবে স্লিপ অ্যাপনিয়া যেমন নির্ণয় করা যায়, তেমনি এর গভীরতাও বোঝা যায়। কখনো কখনো প্রথম রাত থেকেই চিকিৎসা শুরু করা যায়।
সংগত কারণেই বলা যায়, স্লিপ অ্যাপনিয়ার উপসর্গগুলো জেনে রাখা জনসাধারণের জন্য যেমন জরুরি তেমনি প্রাথমিক পর্যায়ের চিকিৎসাসেবা যারা করে থাকে, সেই চিকিৎসকদেরও রোগীকে জিজ্ঞাসা করা উচিত, কেমন হচ্ছে তাদের ঘুম। তারা কি নিরাপদে ঘুমাচ্ছে? তাহলে অনেক ধরনের রোগ থেকে নিজেদের সুরক্ষিত রাখা সম্ভব হবে।
অধ্যাপক ডা. মনিলাল আইচ লিটু
অধ্যাপক ও বিভাগীয় প্রধান, সিলেট এমএজি ওসমানী মেডিকেল কলেজ ও হাসপাতাল
জেনারেল সেক্রেটারি, অ্যাসোসিয়েশন অব সার্জনস ফর স্লিপ অ্যাপনিয়া বাংলাদেশ